Endometriose: entenda
Foi recém-diagnosticada com endometriose — ou está apenas desconfiando disso após uma consulta com o ginecologista? Então este post é pra você! Aqui, vamos conversar sem rodeios sobre o que realmente é a endometriose, como ela afeta o corpo e o que você precisa saber para entender (e cuidar) de si mesma. A verdade nua e crua — de mulher pra mulher.
Fisioterapeuta Pélvica Joyce Andrade Oliveira
10/28/20247 min read
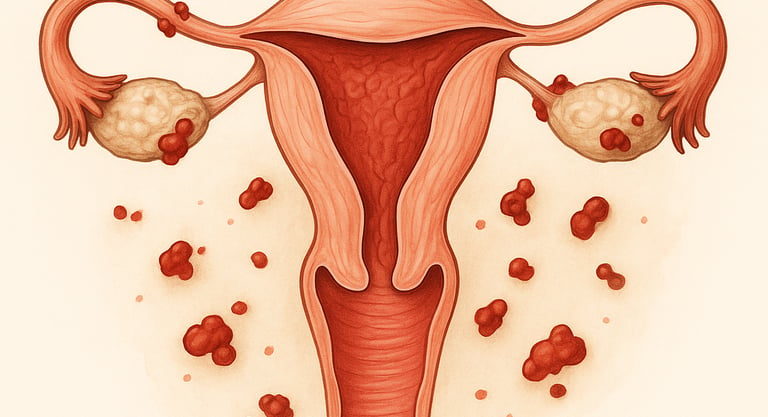
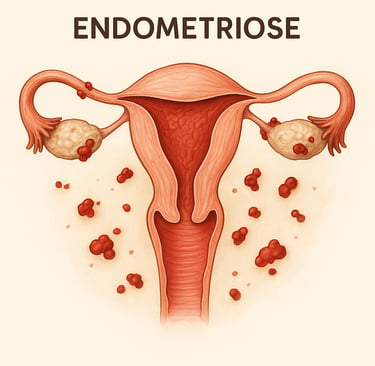
A endometriose é uma doença inflamatória crônica e benigna caracterizada pelo crescimento de tecido semelhante ao endométrio (a camada que reveste o interior do útero) em locais fora da cavidade uterina. Esses focos podem se instalar em estruturas da pelve, como ovários, trompas uterinas, bexiga, intestino ou peritônio — membrana que reveste internamente a cavidade abdominal.
Estima-se que a endometriose afete cerca de 10% das mulheres em idade reprodutiva, o que corresponde a mais de 190 milhões de pessoas no mundo e aproximadamente 7 milhões no Brasil, segundo a Organização Mundial da Saúde (OMS).
Apesar de não ser uma doença cancerígena, a endometriose pode causar inflamação persistente, dor pélvica intensa, alterações menstruais, infertilidade e impacto significativo na qualidade de vida. A dor costuma estar relacionada ao ciclo menstrual, mas também pode ocorrer em outros momentos, interferindo em atividades diárias, trabalho, relações sexuais e saúde emocional.
Atualmente, não existe cura definitiva, mas há tratamentos eficazes para controle dos sintomas e prevenção da progressão da doença. As abordagens incluem:
Tratamento clínico, com uso de medicamentos hormonais ou anti-inflamatórios;
Tratamento cirúrgico, indicado em casos selecionados, para remoção de focos de endometriose;
Cuidados complementares, como atividade física regular, ajustes nutricionais e fisioterapia pélvica, que auxiliam no controle da dor, no equilíbrio hormonal e na melhora da função muscular.
O objetivo central do manejo da endometriose é reduzir a inflamação e a dor, restaurar a funcionalidade pélvica e melhorar a qualidade de vida das pessoas afetadas. O acompanhamento multiprofissional — com ginecologista, fisioterapeuta, nutricionista e psicólogo — é fundamental para um cuidado mais completo e individualizado.
O que é endometriose
Na endometriose, células semelhantes ao tecido que reveste o útero (endométrio) se desenvolvem fora da cavidade uterina, em locais como ovários, tubas uterinas, bexiga, intestino e até diafragma. Esses implantes reagem ao ciclo hormonal, gerando inflamação, sangramento microscópico e dor.
Até 30% das mulheres podem ser assintomáticas, mas para a maioria os sintomas são incapacitantes, afetando trabalho, relações sociais e vida sexual.
Sintomas mais comuns
Dismenorreia → cólicas menstruais intensas e que não melhoram com analgésicos simples.
Dispareunia → dor durante a relação sexual, especialmente na penetração profunda.
Dor pélvica crônica → dor persistente, fora do período menstrual.
Sintomas associados → síndrome do intestino irritável, síndrome da bexiga dolorosa, dor abdominal, enxaqueca, fadiga e alterações de humor.
Estudos sugerem que a inflamação crônica e as disfunções imunológicas compartilhadas explicam por que muitas pacientes apresentam esse conjunto de condições associadas.
Tem cura?
Infelizmente, a endometriose ainda não tem cura definitiva. Isso não significa que não haja tratamento, mas sim que a doença costuma acompanhar a paciente por muitos anos, exigindo um manejo contínuo. Para complicar, o diagnóstico demora em média 7 a 8 anos após os primeiros sintomas [WHO, 2023] — tempo suficiente para aumentar dores, afetar relações pessoais e causar impacto psicológico significativo.
Hoje, os dois pilares clássicos do tratamento são:
Terapias hormonais → ajudam a “desligar” o estímulo que faz os focos de endometriose crescerem. Com isso, reduzem a dor e desaceleram a progressão da doença. Mas podem vir acompanhadas de efeitos colaterais como alterações de humor, ganho de peso ou sintomas semelhantes à menopausa.
Cirurgia de excisão → consiste em remover os implantes visíveis de endometriose. Muitas mulheres relatam melhora importante da dor e até da fertilidade após o procedimento. Porém, como nem sempre é possível retirar todos os focos, existe o risco de recidiva (a doença voltar após algum tempo).
Na prática clínica, esses recursos não funcionam como “bala de prata”. Por isso, muitas mulheres relatam frustração quando percebem que apenas uma estratégia isolada não dá conta do problema. O caminho mais promissor hoje é o tratamento combinado, que une medicina, fisioterapia pélvica, atividade física, nutrição anti-inflamatória e apoio psicológico. Essa visão multidisciplinar não elimina a endometriose, mas ajuda a recolocar a vida no centro — com menos dor, mais autonomia e qualidade de vida.
E os novos caminhos?
Avanços recentes indicam que estratégias integrativas podem ser fundamentais:
Atividade física regular → comprovadamente reduz inflamação sistêmica e melhora a percepção da dor [2].
Exercícios do assoalho pélvico → fortalecem, relaxam e modulam a musculatura, reduzindo tensão e aumentando a qualidade de vida [3].
Abordagem multidisciplinar → nutrição anti-inflamatória, fisioterapia, psicologia e acompanhamento médico ampliam o cuidado e ajudam no manejo de dor, fadiga e bem-estar emocional.
Essas medidas não substituem o tratamento clínico, mas complementam e potencializam os resultados.
Como a fisioterapia pélvica pode ajudar
A endometriose frequentemente está associada a disfunções musculares do assoalho pélvico, especialmente à hipertonia — uma contração excessiva e contínua dos músculos da pelve.
Essa tensão constante pode ser resultado da dor crônica, da inflamação pélvica persistente e de respostas reflexas de proteção do corpo. Com o tempo, esse padrão gera espasmos musculares, restrição de mobilidade e dificuldade de relaxamento voluntário, o que agrava sintomas como dispareunia (dor durante a relação sexual), dor pélvica profunda e alterações urinárias ou intestinais.
A fisioterapia pélvica atua nesses múltiplos mecanismos por meio de uma abordagem neuromusculoesquelética e funcional, que visa restaurar o equilíbrio da musculatura, reduzir a dor e melhorar a qualidade de vida.
As principais estratégias incluem:
1. Exercícios de contração e relaxamento (treino de coordenação muscular)
São utilizados para restaurar o tônus adequado e a sincronia entre contração e relaxamento dos músculos do assoalho pélvico.
Nos casos de hipertonia, o foco inicial é o relaxamento consciente e alongamento miofascial, seguido por reeducação postural e fortalecimento funcional quando indicado. Esses exercícios também favorecem a melhor oxigenação tecidual e a redução da dor miofascial.
2. Biofeedback
É um recurso tecnológico que utiliza sensores para registrar a atividade elétrica muscular (eletromiografia de superfície) e oferecer feedback visual ou sonoro à paciente.
Essa ferramenta ajuda a melhorar a consciência corporal e a auto-regulação da contração e do relaxamento.
Com o tempo, promove reprogramação neuromuscular, reduzindo padrões de tensão involuntária e aumentando o controle voluntário sobre a musculatura pélvica.
3. Técnicas manuais e miofasciais
Incluem liberação miofascial intrapélvica e extrapelviana, mobilização visceral e massagem perineal terapêutica.
Essas técnicas visam romper aderências teciduais formadas por processos inflamatórios repetidos, melhorar a circulação local, diminuir a sensibilidade periférica e reestabelecer o deslizamento entre estruturas pélvicas (útero, bexiga, reto e músculos adjacentes).
A manipulação manual também atua sobre mecanismos neurofisiológicos de modulação da dor, estimulando vias inibitórias descendentes e reduzindo a hiperexcitabilidade neural periférica.
4. Educação em saúde e autocuidado
A educação é parte essencial do tratamento. Inclui orientações sobre:
postura e respiração diafragmática, para otimizar o relaxamento pélvico;
hábitos intestinais e urinários saudáveis, prevenindo esforço excessivo e constipação;
posições confortáveis para o coito e durante a menstruação;
e estratégias de autogerenciamento da dor e redução do estresse (como calor local e técnicas de relaxamento).
Esse processo promove autonomia, autoconsciência corporal e engajamento ativo no tratamento.
Em síntese: A fisioterapia pélvica atua tanto no alívio imediato da dor quanto na reabilitação funcional do assoalho pélvico e na prevenção de recorrências.
Ao integrar-se com o tratamento médico (hormonal ou cirúrgico), contribui para um manejo multidisciplinar mais completo, restaurando o equilíbrio físico e emocional das pessoas com endometriose.
Perguntas frequentes (FAQ)
1. A endometriose causa infertilidade?
Nem sempre. Muitas mulheres com endometriose conseguem engravidar naturalmente. No entanto, em alguns casos, os implantes endometrióticos podem afetar a função das trompas uterinas, dos ovários ou da cavidade pélvica, dificultando a fecundação. O impacto sobre a fertilidade depende da localização, extensão e gravidade da doença.
2. Toda dor menstrual é sinal de endometriose?
Não. A dor menstrual (dismenorreia) pode ter diversas causas e é comum em mulheres sem endometriose. Porém, dores muito intensas, que pioram com o tempo ou interferem nas atividades diárias, merecem avaliação médica. Esse tipo de dor — especialmente quando acompanhada de dor durante a relação sexual, evacuação ou urina — pode indicar endometriose.
3. Homens podem ter endometriose?
É extremamente raro, mas há relatos isolados na literatura. Os casos geralmente envolvem indivíduos transmasculinos (pessoas designadas mulheres ao nascer) que fazem terapia hormonal com estrogênio, o que pode estimular o crescimento de tecido endometrial ectópico. Em homens cisgêneros, os casos descritos são excepcionais e associados a condições hormonais muito específicas.
4. A fisioterapia substitui a cirurgia ou o uso de hormônios?
Não substitui — mas complementa o tratamento médico. A fisioterapia pélvica atua no controle da dor, no relaxamento da musculatura pélvica, na melhora da postura e da respiração, e na reeducação do assoalho pélvico. Quando associada ao tratamento clínico ou cirúrgico, contribui para reduzir recidivas, melhorar a função sexual e a qualidade de vida de quem convive com a endometriose.
Quando procurar ajuda
Cólicas incapacitantes que não melhoram com analgésicos simples
Dor na relação sexual
Dor pélvica crônica ou que limita atividades diárias
Sintomas urinários ou intestinais associados ao ciclo menstrual
Dificuldade para engravidar
Erros comuns
Normalizar a dor intensa como “parte da menstruação”
Atrasar a procura por atendimento especializado
Acreditar que só cirurgia “resolve”
Desconsiderar o impacto psicológico e social da doença
Ignorar terapias complementares que podem melhorar qualidade de vida
Leituras relacionadas
📌 Enjoy Fisio Pélvica — Conteúdo baseado em ciência, traduzido em linguagem acessível, para devolver autonomia, saúde e qualidade de vida.
Referências:
Zondervan KT, et al. Endometriosis. Nat Rev Dis Primers. 2018;4:9. PMID: 29930227
Hansen KE, et al. Exercise for women with endometriosis: a systematic review. Acta Obstet Gynecol Scand. 2022;101(11):1234-1247. PMID: 36177819
Tennfjord MK, et al. Pelvic floor muscle function, pain and quality of life in women with endometriosis. Physiother Theory Pract. 2021;37(9):1010-1019. PMID: 31566483
International Society for the Study of Women’s Sexual Health (ISSWSH). Guidelines on chronic pelvic pain and sexual function. 2023.
World Health Organization (WHO). Endometriosis – Fact Sheet. 2023.
CNN Brasil. Endometriose afeta mais de 7 milhões de brasileiras: conheça os sintomas. 2023.
Saúde
Cuidado especializado em saúde íntima e bem-estar da mulher e do homem.
Atendimento humanizado e baseado em evidências.
Contato
Ajuda
+55 79 99994-7211
Políticas de Privacidade e Políticas de Uso. © 2025 Enjoy Fisioterapia Pélvica. Todos os direitos reservados.
